Unterernährung bei Kindern: So helfen wir
In den ersten Lebensjahren und im Laufe der Kindheit findet bei Kindern eine enorme körperliche und geistige Entwicklung statt. Dafür ist eine gesunde Lebensweise mit Zugang zu ausreichend nahrhaften Lebensmitteln essenziell. Sie stellt die Weichen für optimales Wachstum, ein starkes Immunsystem und ein allgemein gesundes und aktives Leben.
Da der weltweite Hunger jedoch immer noch eine der größten Herausforderungen der heutigen Zeit ist, sind auch zahlreiche Kinder von Unter- und Mangelernährung betroffen und damit einem erhöhten Krankheits- und Sterberisiko ausgesetzt. Weltweit gelten rund 45 Millionen Kinder unter fünf Jahren als ausgezehrt (engl.: „wasted“). Sie sind im Verhältnis zu ihrer Körpergröße schlichtweg zu leicht. Trotz weltweiter Fortschritte bei der Senkung der Kindersterblichkeitsrate starben im Jahr 2021 noch immer alle 4,4 Sekunden ein Kind oder Jugendlicher – insgesamt rund fünf Millionen Kinder unter fünf Jahren. In etwa der Hälfte der Todesfälle ist Unter- und Mangelernährung ein wesentlicher Faktor.
Dabei gilt eine gesunde und ausgewogene Ernährung gerade in den ersten 1.000 Lebenstagen (gemessen seit dem Zeitraum der Befruchtung) als entscheidend für den Verlauf des restlichen Lebens. Ohne sie kann eine Verzögerung in der körperlichen und geistigen Entwicklung auftreten. Bis alle Kinder gleiche Chancen auf eine gesunden Lebensstart haben, ist es noch ein weiter Weg. Wir setzen uns daher gezielt für die Prävention und Behandlung von Mangel- und Unterernährung bei Kindern ein.
Weitere Informationen zur Unterernährung bei Kindern
Inhaltsübersicht
- Was bedeutet Unterernährung bei Kindern?
- Der BMI als Indikator zur Feststellung einer Unterernährung
- Diagnose von Unterernährung mit dem MUAC-Test
- Ursachen für Mangelernährung bei Kindern
- Gesundheitliche Folgen von Unterernährung bei Kindern
- So behandeln wir Kinder bei akuter Mangel- und Unterernährung
- Unsere Maßnahmen zur Prävention
Was bedeutet Unterernährung bei Kindern?
Der Begriff Mangelernährung wird von Expertinnen und Experten als übergreifende Bezeichnung für verschiedene Formen der Fehlernährung verwendet und bezeichnet entweder ein Defizit, einen Überschuss oder ein Ungleichgewicht in der Energie- und/oder Nährstoffaufnahme. Die folgende Tabelle gibt einen Überblick über unterschiedliche Formen und deren Definitionen:
| Mangelnde Energie- und/oder Nährstoffaufnahme | Überschüssige Energie- und/oder Nährstoffaufnahme |
Unterernährung: Sie entsteht, wenn Kinder nicht ausreichend Nahrungsmittel oder Nährstoffe zu sich nehmen. Dabei wird in verschiedene Formen unterschieden:
|
Übergewicht: zu hohes Gewicht im Verhältnis zur Körpergröße der Kinder
|
In diesem Zusammenhang ist häufig auch die Rede von „triple burden of malnutrition“, also einer dreifachen Belastung durch Mangelernährung. In vielen Ländern und sogar innerhalb von Haushalten treten diese drei Formen der Mangelernährung – Unterernährung, versteckter Hunger und Übergewicht – nebeneinander auf. Das bedeutet, dass ein einzelnes Land vor der Herausforderung stehen kann, hohe Raten von Unterernährung, Mikronährstoffmangel und Fettleibigkeit zu bekämpfen. Oder eine Familie hat eine übergewichtige Mutter und ein unterentwickeltes Kind. Diese Trends spiegeln das wider, was als dreifache Belastung durch Mangelernährung bekannt ist, eine Belastung, die das Überleben, das Wachstum und die Entwicklung von Kindern, Volkswirtschaften und Gesellschaften bedroht.
Negativtrend: Übergewicht bei Kindern nimmt weiter zu
Die Zahl der Menschen mit starkem Übergewicht (Fettleibigkeit) hat sich zwischen 1975 und 2016 nahezu verdreifacht. Im Jahr 2020 waren ca. 39 Millionen Kinder unter fünf Jahren übergewichtig oder fettleibig. Dies betrifft auch Kinder, die in Ländern des Globalen Südens aufwachsen. In Afrika stieg die Zahl der Kinder mit Übergewicht zwischen 2020 und 2021 um ca. 24 Prozent. Die weltweite Verbreitung von Adipositas bei Kindern unter fünf Jahren ist in den vergangenen Jahren jedoch gleich geblieben und hat sich von 5,5 Prozent (37 Millionen) im Jahr 2012 auf 5,6 Prozent (37 Millionen) im Jahr 2022 kaum verändert. Die Folge von Übergewicht ist ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen, Diabetes oder Krebs. Dabei ist eine übermäßige Fettansammlung durch eine gesunde Lebensweise vermeidbar.
Eignet sich der BMI als Indikator zur Feststellung einer Unterernährung?
Der Body Mass Index (BMI) ist ein Indikator für den Ernährungszustand von Jugendlichen und Erwachsenen. Der BMI wird durch eine einfache Rechnung ermittelt: Körpergewicht (in Kilogramm) geteilt durch die Körpergröße (in Meter) zum Quadrat. Ab einem BMI von 18,5 und niedriger gilt ein Mensch als unterernährt. Die Berechnung des BMI ist in der Theorie ein sehr gutes Mittel zur Diagnose von Unterernährung. Bei Kindern sind die Standards der Weltgesundheitsorganisation zum Wachstum zur Feststellung von Unterernährung jedoch geeigneter und finden in der Praxis Anwendung. Hier können anhand von sogenannten Perzentilen (Streuung einer statistischen Verteilung) mit wenigen Daten Aussagen über die Mangelernährung eines Kindes getroffen werden. Gerade in Krisensituationen können Perzentile und der MUAC-Test bessere Auskunft über das Sterblichkeitsrisiko von Kindern geben.
Die Diagnose von Unterernährung bei Kindern mit dem MUAC-Test
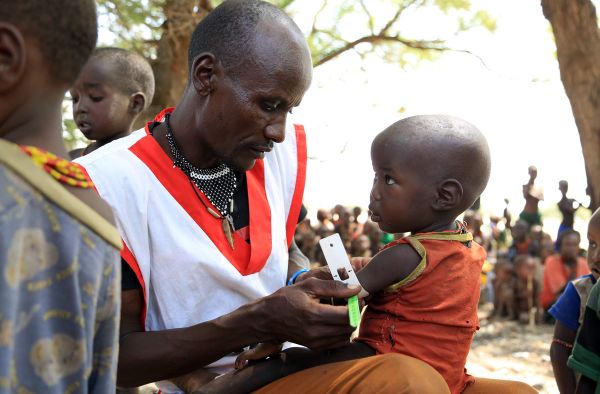
Der MUAC-Test ist eine einfache und in der humanitären Arbeit weit verbreitete Methode zur Diagnose von Unterernährung, bzw. genauer ausgedrückt: des Levels an Auszehrung oder der akuten Unterernährung. Die Abkürzung stammt aus dem Englischen und steht für „Middle-Upper-Arm-Circumference", also Umfang des mittleren Oberarms. Der MUAC-Test wird bei Kindern im Alter von sechs Monaten bis fünf Jahren durchgeführt. Dabei misst geschultes Personal den Umfang des linken Oberarms mithilfe eines speziell entwickelten Messbands mit einer Farbskala.
Der besondere Vorteil hierbei: Das Armband ist einfach und kostengünstig in der Herstellung und die Durchführung geht schnell und einfach. Das Band wird am Oberarm angelegt, in der Mitte zwischen Ellenbogen und Schulter. Anschließend lässt sich anhand der Farbskala auf einen Blick ablesen, welchen Ernährungszustand das Kind aufweist. Zudem sind die MUAC-Ergebnisse statistisch gesehen aussagekräftige Indikatoren bei der Feststellung des Risikos der Kindersterblichkeit. Mit dem MUAC-Test kann auch eine größere Gruppe von Kindern schnell untersucht werden.
Die drei Bereiche des MUAC-Bands:
Referenzwerte für akute Mangelernährung und moderate akute Mangelernährung der MUAC-Messungen können von Land zu Land variieren, da sie auf Landesebene angepasst werden.
- Grün für einen Armumfang ab 12,5 cm = normaler Zustand: wohl genährt und geringes Sterblichkeitsrisiko
- Gelb für einen Armumfang 11 cm bis 12,5 cm = moderate akute Mangelernährung; Gefahr für eine rapide Verschlechterung des Ernährungsstatus und Behandlungsempfehlung
- Rot für einen Armumfang von unter 11 cm = akute Mangelernährung; auf medizinische und ernährungstherapeutische Hilfe angewiesen
Kleinkinder zwischen sechs Monaten und fünf Jahren zählen zu den besonders vulnerablen Gruppen und dienen daher als Spiegel der gesamten Gesellschaft. Der MUAC-Test kann aber auch bei schwangeren Frauen als verlässlicher Indikator für ein zu niedriges Geburtsgewicht des Babys sein. Um werdende Mütter in der Schwangerschaft richtig zu unterstützen, setzt Malteser International auf die Überwachung des Ernährungszustandes der Frauen. Dadurch kann nicht nur die Mutter die Schwangerschaft und Geburt besser überstehen, sondern auch die Entwicklung des Kindes positiv beeinflusst werden.
Ursachen für Mangelernährung bei Kindern
Zu den häufigsten Ursachen von Hungersnot und Unterernährung zählen Armut, Kriege und Naturkatastrophen. Letztere werden durch den Klimawandel begünstigt, der dazu beiträgt, dass viele Menschen aufgrund extremer Wetterereignisse wie z. B. Dürren oder Fluten Ernten, Vieh oder Einkommensmöglichkeiten verlieren und infolge nicht genug zu essen haben.
Das Risiko einer Mangelernährung besteht für Kinder bereits im Mutterleib: Der Ernährungszustand der Mutter beeinflusst die Entwicklung des ungeborenen Kindes maßgeblich. Eine Unterernährung während der Schwangerschaft hat meist zur Folge, dass die Kinder untergewichtig und mit einem geschwächten Immunsystem zur Welt kommen. Die betroffenen Kinder sind demnach stärker gefährdet, noch im Säuglingsalter zu sterben. Auch im weiteren Verlauf ihres Lebens machen sich die Auswirkungen der frühen Mangelernährung bemerkbar: Die Kinder sind häufig in ihrer Entwicklung verzögert und anfälliger für verschiedene Erkrankungen.

Gesundheitliche Folgen von Unterernährung bei Kindern
Während gut ernährte Kinder genügend Energie haben, um zu wachsen, zu spielen und zu lernen, sind unterernährte Kinder meist zu klein und zu leicht für ihr Alter oder ihre Größe. Die Auswirkungen zeigen sich in verschiedenen Symptomen: Sie sind oft schwach, müde und apathisch. In vielen Fällen führt die Wachstumsverzögerung oder Auszehrung der Kinder zu einer verzögerten geistigen Entwicklung bis zur geistigen Behinderung.
Die Unter- oder Mangelernährung macht sich bei den Kindern auch in Form einer körperlichen Auszehrung in Folge eines Mangels an Fett, Eiweiß, Vitaminen, Spurenelementen und Mineralstoffen bemerkbar. Damit geht auch eine Schwächung des Immunsystems einher, was die Kinder angreifbarer für Infektionskrankheiten wie zum Beispiel Tuberkulose macht. Neben dem Krankheits- ist auch das Sterberisiko der Kinder erhöht.
Warum die ersten 1.000 Tage entscheidend sind
Die ersten 1.000 Lebenstage eines Menschen – gemessen vom Zeitraum der Befruchtung bis zum zweiten Geburtstag des Kindes – sind ein besonders kritisches Zeitfenster. Die aufgenommene Nahrung hat in dieser Zeit direkten Einfluss auf die ganzheitliche Entwicklung des Kindes. Dessen Immunsystem, Stoffwechsel, Verdauungssystem, Hormonhaushalt und Gehirnentwicklung können von der Ernährung sowohl negativ als auch positiv beeinflusst werden. Der Einfluss auf das ungeborene Kind im Mutterleib wird daher auch „fetale Programmierung“ genannt. Bestimmte Risikofaktoren während der Schwangerschaft, wie eine Unterernährung, aber auch Übergewicht der Mutter, Rauchen und Alkoholkonsum, Essen von rohem Fleisch oder übermäßiger Kaffeekonsum erhöhen die Wahrscheinlichkeit, dass das Kind später selbst unter- bzw. übergewichtig wird oder an Erkrankungen des Herz-Kreislauf-Systems leidet.
Zusatznahrung für moderat und akut mangelernährte Kinder
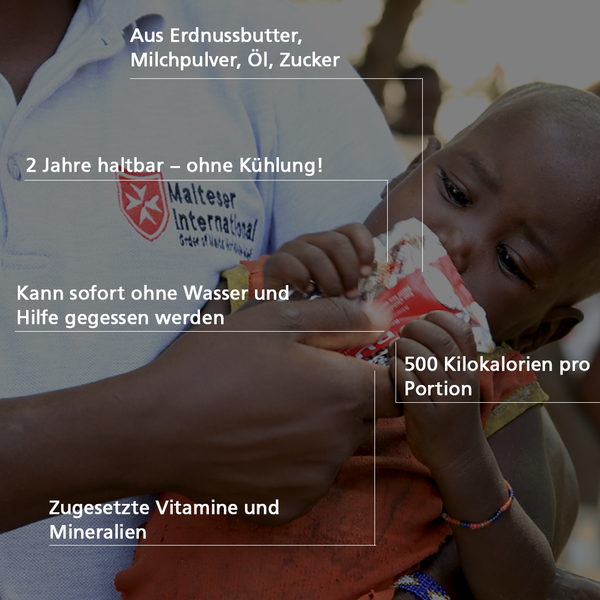
Liegt der MUAC-Test im gelben Bereich oder wiegen die Kinder nur ca. 70-80 Prozent des Normalgewichts, gelten sie als moderat unterernährt. Dabei handelt es sich bereits um einen kritischen Gesundheitsstatus. Damit sich der Ernährungszustand nicht weiter verschlechtert und der MUAC-Test in den roten Bereich abrutscht, sind Präventivmaßnahmen erforderlich. In der Demokratischen Republik Kongo erhalten moderat unterernährte Menschen beispielsweise die "Mélange mais-soya", eine Mais-Soya-Mischung (engl.: „corn soy blend, CSB“), die als Brei serviert wird. Der Vorteil hierbei ist, dass die Lebensmittel lokal produziert werden können. Malteser International kann dadurch effektiv dazu beitragen, dass Fälle von mäßig akuter Mangelernährung behandelt und eine Verschlechterung in Richtung schwerer akuter Mangelernährung verhindert werden.
Der rote Bereich des MUAC-Bandes signalisiert eine schwere akute Unterernährung (auch Auszehrung bzw. „wasting“ genannt). Werden Kinder in diesem Zustand nicht richtig behandelt, steigt das Sterberisiko. Hier wurde das Modell des „Community-Based Management of Acute Malnutrition“ (CMAM) entwickelt. Dieser Ansatz ermöglicht es Gemeindemitgliedern, akut unterernährte Kinder zuhause zu behandeln und bei Bedarf an eine örtliche Gesundheitseinrichtung zu überweisen.
Der CMAM-Ansatz besteht aus vier Grundprinzipien:
- Erleichterter Zugang zu Behandlung in den Gemeinden: Durch das CMAM-Programm wird die Möglichkeit geschaffen, die Behandlung von Auszehrung in unmittelbarer Nähe der Gemeinden anzubieten, in denen betroffene Kinder leben.
- Schnelles Handeln: Die Anzeichen von Unterernährung sollen frühestmöglich erkannt werden, noch bevor Komplikationen auftreten. Dadurch kann die Mehrheit der unterernährten Kinder zuhause behandelt werden.
- Bedarfsgerechte Betreuung: Mithilfe von CMAM wird die Versorgung individuell auf die Bedürfnisse des Kindes zugeschnitten. Dadurch benötigen nur die schwersten und kompliziertesten Fälle eine stationäre Krankenhausbehandlung.
- Langfristige Betreuung: Durch die Integration von CMAM-Diensten in das lokale Gesundheitssystem soll eine längerfristige Behandlungsroutine ermöglicht werden.
In Fällen von Auszehrung eignet sich Erdnusspaste als Zusatznahrung sehr gut – auch unter dem Markennamen „Plumpy Nut“ bekannt. Die Paste besteht aus Erdnussbutter, Öl, Milchpulver und Zucker. Außerdem beinhaltet sie lebenswichtige Vitamine und Mineralstoffe. Die Erdnusspaste ist gebrauchsfertig und muss nicht mit Wasser angerührt werden. Dadurch stellt der Verzehr von Plumpy Nut ein geringes hygienisches Risiko für Durchfallerkrankungen dar, die den Ernährungszustand der Kinder weiter verschlechtern würden. Ein weiterer Vorteil der Paste ist, dass sie sehr kostengünstig eingekauft oder sogar selbst hergestellt werden kann. Die Kosten für eine einmonatige Behandlung eines Kindes liegen bei nur rund 5 Euro pro Monat.
So behandeln wir Kinder bei akuter Mangel- und Unterernährung
Die Behandlung akut mangel- oder unterernährter Kinder erfolgt nach einem 10-Punkte Schema, das von der Weltgesundheitsorganisation (WHO) entwickelt wurde.
- Behandlung und Prävention von niedrigem Blutzucker mit Glukose: Die Glukose kann oral oder intravenös verabreicht werden.
- Behandlung von Unterkühlung und Überwachung der Körpertemperatur: Unterkühlung (Achsenhöhlentemperatur von unter 35 Grad Celsius) kann ganz einfach mit Decken oder Heizgeräten entgegengewirkt werden. Die Körpertemperatur sollte regelmäßig gemessen und notiert werden.
- Behandlung von Dehydrierung: Am besten sind spezielle Lösungen zur Rehydrierung (ReSoMal) geeignet. Hierbei ist vorsichtig vorzugehen, um den Kreislauf nicht zu überlasten. Eine engmaschige Überwachung der Puls- und Atemfrequenz ist daher empfohlen.
- Überwachung des Elektrolyt-Haushalts: Das Ziel ist es, diesen wieder ins Gleichgewicht zu bringen. Dies kann vor allem durch die Verabreichung von flüssigem Kalium und Magnesium erreicht werden.
- Verabreichung eines Breitband-Antibiotikums: Da aufgrund des geschwächten Immunsystems Infekte ohne Symptome vorliegen können, bekommen die Patienten vorsorglich ein Breitband-Antibiotikum. Außerdem werden Kinder über sechs Monate bei stabilem Zustand gegen Masern geimpft.
- Zuführung von Vitaminen und Spurenelementen: Vor allem Vitamin A, Zink, Folsäure und Eisen sind wichtig.
- Verabreichung von Zusatznahrung: Mit der Zufütterung von Nahrung wird zunächst vorsichtig begonnen, um den geschwächten Körper nicht zu überlasten. Es werden kleine, dafür aber mehrere Portionen gegeben, die bei Kindern etwa 100 kcal pro Kilogramm Körpergewicht enthalten sollten. Außerdem sollte genug Flüssigkeit (100-130 ml pro Kilogramm Körpergewicht) verabreicht werden.
- Kontrolle der Zunahme: Die Zunahme sollte in regelmäßigen Abständen beobachtet werden und idealerweise rund 10 Gramm pro Kilogramm Körpergewicht innerhalb eines Tages betragen.
- Schaffen eines positiven und bestärkenden Umfelds. Da Unterernährung oft einen Verzug in der geistigen Entwicklung mit sich bringt, sollte auf ein anregendes und behütendes Umfeld geachtet werden. Wo möglich, sollten Bezugspersonen in die Behandlung einbezogen werden.
- Sicherstellen von Überwachung und regelmäßigen Check-ups. Hierbei sollten auch die Eltern oder Betreuer der Kinder mit einbezogen werden, die darauf achten, die Nachsorgetermine einzuhalten.
Unsere Maßnahmen zur Prävention von Mangelernährung bei Kindern
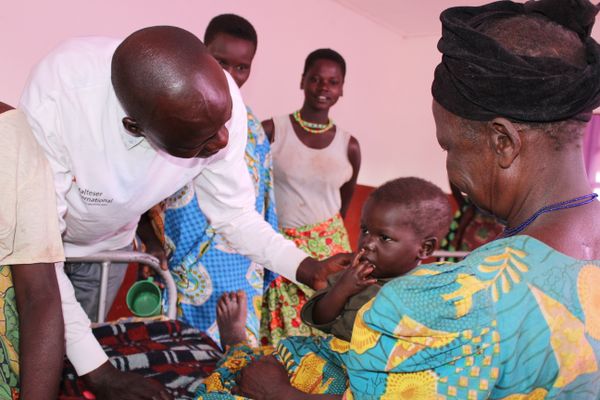
Die Ansätze, um der Mangel- und Unterernährung bei Kindern vorzubeugen, sind vielfältig und beginnen bereits während der Schwangerschaft mit der Ernährung der Mutter. In unseren Gesundheitsstationen bieten wir eine umfassende Versorgung für werdende Mütter und ihre Babys während und nach der Schwangerschaft an.
Im Rahmen der Schwangerschaftsvorsorge (engl. antenatal care) setzen wir uns dafür ein, werdende Mütter über die richtige Ernährung aufzuklären. Dazu zählt beispielsweise ein erhöhter Kalorienbedarf ab dem zweiten und dritten Trimester der Schwangerschaft. Schon im zweiten Trimester ist der Bedarf ca. 250 kcal höher als normal, ab dem dritten Trimester sind es dann noch einmal 250 kcal mehr. Dementsprechend müssen Mütter mehr Nahrung zu sich nehmen, um den höheren Energiebedarf zu decken.
Vor allem in Risikogebieten ist zudem eine Malaria-Prophylaxe sinnvoll, da die Infektionskrankheit bereits im frühen Verlauf einer Schwangerschaft gefährlich für die Mutter und das ungeborene Kind werden kann. Unter strenger Abwägung von Nutzen und Risiko kann die Prophylaxe durch die regelmäßige Einnahme passender Medikamente erfolgen.
Direkt nach der Geburt – innerhalb der ersten Stunde – ist das Stillen (engl. early initiation of breastfeeding) ein wichtiger Schritt, um das Neugeborene mit Colostrum (der Erstmilch der Mutter) zu versorgen und so Infektionen sowie der Säuglingssterblichkeit vorzubeugen. Außerdem fördert das unmittelbare Stillen die emotionale Bindung zwischen Mutter und Baby und bildet die Grundlage für das exklusive Stillen in den nächsten Monaten.
Auch bei der Schwangerschafts-Nachsorge (engl. postnatal care) ist es essenziell, Familien über eine gesunde und kindgerechte Ernährung aufzuklären. In den ersten sechs Monaten gilt exklusives Stillen mit Muttermilch als beste Ernährung für die Entwicklung des Kindes, sofern dies möglich ist. Denn so kann es optimal mit allen wichtigen Nährstoffen versorgt werden. Milchersatzprodukte können hingegen keine Muttermilch ersetzen, sondern stellen gerade in Krisengebieten potenziell eher ein Risiko für Kontaminationen und lebensgefährlichen Krankheiten dar. Die Vorteile des Stillens beschränken sich dabei nicht nur auf die Säuglinge. Auch die Mütter profitieren davon. So fördert Stillen beispielsweise die Rückbildung der Gebärmutter. Darüber hinaus sinkt bei stillenden Müttern langfristig das Risiko für Brust- und Eierstockkrebs.
Wichtig ist während dieser Zeit auch die Ernährung der Mütter. Statt kohlenhydratreichem und vitaminarmem Essen sollten auf dem Speiseplan vor allem Getreide (wie Reis oder Hirse), Gemüse oder Obst stehen. In unseren Ernährungskursen und Workshops können sich Mütter und Väter zu Grundlagen gesunder Ernährung für sich und ihr Kleinkind informieren und austauschen, um allen Formen von Mangelernährung vorzubeugen.
Ab einem Alter von ca. sechs Monaten empfiehlt die WHO, bei einem Baby mit der Diversifizierung der Ernährung zu beginnen. Das heißt, hier werden nach und nach andere feste und flüssige Nahrungsmittel in die Ernährung aufgenommen, weil die Muttermilch allein ab diesem Alter den Nährstoffbedarf des Babys nicht mehr deckt. Die Muttermilch bleibt bis zum Kindesalter von zwei Jahren idealerweise eine wichtige Nahrungskomponente und wird mit Beikost komplettiert. Eine schrittweise Nahrungsdiversifizierung durch die Beikost ist ein wichtiger Schritt für die Entwicklung des Kindes und verfolgt das Ziel, dem Baby eine auswogende Ernährung zu bieten, die den Energiebedarf in dieser wichtigen Entwicklungsphase deckt und auch frühzeitig neue Geschmäcker, Gerüche, Texturen und Farben zu vermitteln.
Über diese Maßnahmen hinaus unterstützen wir viele Ländern zusätzlich zu Ernährungskursen zum Beispiel auch mit Schulungen im Bereich nachhaltige Landwirtschaft, um die Ernährungssituation von Gemeinden nachhaltig zu verbessern. Außerdem verteilen wir zum Beispiel Saatgut oder landwirtschaftliche Geräte, durch die eine vielfältigere und ertragreichere Ernte ermöglicht wird.